
De nombreuses infections ne provoquent pas de symptômes chez les personnes en bonne santé. Le système immunitaire supprime l'activité du virus, suivant lequel une personne devient porteuse d'infection. Dans le même temps, la transmission d'agents pathogènes d'autres personnes survient également avec un puits clinique complet, car les particules virales sont contenues dans les fluides biologiques du patient. Le cours caché de l'infection peut être la principale cause d'une diffusion significative de la maladie: les patients ne souffrent pas d'examens en temps opportun et continuent d'infecter inconsciemment d'autres personnes.
Le virus du papillome humain (HPV) peut être appelé un excellent exemple d'agent infectieux caché. La plupart des gens sont infectés par au moins un type de VPH à vie, mais les manifestations cliniques de la maladie ne se produisent pas dans tous les cas. Les médecins attribuent un risque accru de formation d'une tumeur maligne à des complications distantes de l'infection. De plus, les patients souffrant d'immunodéficience ont souvent une telle conséquence négative de la maladie. Les médicaments de sujets aident à supprimer les symptômes de l'infection par le VPH. La vaccination en temps opportun est également recommandée.
Plus d'informations sur la maladie
Le virus du papillome humain est l'agent pathogène de l'infection qui affecte la peau et les muqueuses des organes. La principale manifestation de la maladie est la croissance des néoplasmes dans le domaine de la personne, les parties génitales de la cavité buccale et de la gorge. Dans certains cas, des papillomes pointus se forment dans des endroits non spécifiques, comme la peau des membres inférieurs et supérieurs. L'emplacement des verrues dépend du type de HPV. Chez la plupart des gens, l'infection conduit à un transport caché de l'infection, cependant, avec une diminution de l'immunité, le virus commence à montrer sa virulence. Dans certains cas, les cellules immunocompétents détruisent indépendamment l'agent pathogène dans les 3 à 6 mois de son invasion au corps.
L'infection par le VPH est la maladie de transmission sexuelle la plus courante. Cet indicateur peut s'expliquer par la haute virulence du virus et par l'écoulement asymptomatique de la pathologie chez la plupart des gens. L'utilisation de préservatifs n'évite pas toujours l'infection, de sorte que le patient peut continuer à répandre le virus même avec des contacts sexuels protégés. Dans le même temps, les experts ont développé des vaccins efficaces qui empêchent le développement d'une forme oncogène de VPH. L'immunisation est montrée aux filles à l'adolescence, car la protection contre le virus doit être inculquée avant le premier contact sexuel.
Caractéristiques du virus
Le virus du papillome humain est un pathogène contenant de l'ADN. Contrairement aux bactéries et à d'autres micro-organismes, les virus ne peuvent montrer leur activité qu'après avoir introduit la cage et incorporer leurs informations génétiques dans le noyau. Par la suite, la cellule concernée commence à synthétiser les protéines nécessaires à l'assemblage des particules virales. Presque tous les représentants de la famille Papillomavirus attaquent un seul type d'infection corporelle et HPV ne peut se produire que chez l'homme.
Les scientifiques connaissent plus de 600 souches (types) du virus du papillome humain, qui se distinguent pour des informations génétiques. 40 types de HPV sont causés par diverses formes de dommages aux muqueuses et à la peau. Dans le même temps, la classification du degré d'oncogénicité des souches est d'une importance clinique importante. Par conséquent, le cancer du col de l'utérus chez les femmes survient souvent avec l'invasion des VPH 16 et 18. Ces agents infectieux ne se manifestent pas toujours par les changements de la peau.
Le HPV est surprenant dans la couche basale de l'épithélium. Le pathogène peut exister sous la forme d'un épisode qui n'est pas associé à l'ADN cellulaire ou à une forme intégrée associée au génome cellulaire. C'est le virus intégré produit les protéines nécessaires et provoque des manifestations cliniques de la maladie. La vie du VPH dans le corps n'est pas une cause directe de la dégénérescence du mauvais tissu, mais le transport du virus augmente le danger des facteurs de risque de cancer.
Méthodes d'infection
Le virus se trouve dans les cellules épithéliales basales, par conséquent, tout microtraumatisme de la peau et des muqueuses augmente le risque d'infection. Dans la plupart des cas, le HPV est transmis avec un contact sexuel vaginal, anal ou oral. Le préservatif ne peut être fixé que par la surface de la peau, cependant, les particules virales peuvent toujours pénétrer le corps à travers d'autres couvertures. La présence de verrues génitales prédispose à la transmission du pathogène, mais aussi la peau intacte externe du vecteur de la maladie est une source de VPH.
Autres cours de transmission
- Infection des enfants pendant l'accouchement. Les enfants surviennent souvent des défaites des voies respiratoires
- Transfert indépendant du virus d'une partie du corps à l'autre
- L'utilisation générale d'objets d'hygiène personnelle, y compris les rasoirs, les pinceaux et les serviettes
- Transfusion sanguine. Des études récentes ont confirmé la possibilité d'une infection à transfusion.
- Interventions chirurgicales dans des conditions de non-short
Malgré les différentes causes de l'invasion virale, seule la voie sexuelle de l'infection par le VPH est clinique. D'autres sources d'infection sont caractérisées par un faible risque d'agents pathogènes.
Facteurs de risque
En plus des moyens directs de transmettre le VPH, il est également nécessaire de prendre en compte le rôle des facteurs de risque. Nous parlons des caractéristiques d'un mode de vie humain et de certains états physiques.
Facteurs de risque clés d'infection
- Un grand nombre de partenaires sexuels. Même avec un sexe sûr, une vie sexuelle active entraîne tôt ou tard conduit à une infection.
- Âge. Dans la plupart des cas, les verrues génitales sont détectées chez les adolescents et les jeunes patients, tandis que l'état de la cavité buccale et du système respiratoire est caractéristique des enfants.
- Système immunitaire affaibli. Les patients souffrant d'infection par le VIH ou d'immunodéficience acquise sont fortement un risque d'invasion virale. De plus, le HPV se produit plus souvent symptomatiquement après la transplantation d'organes.
- Dommages à la peau et aux muqueuses. Les microtraumations facilitent la pénétration du virus dans la couche basale de l'épithélium.
- Fumer et alcoolisme. Les mauvaises habitudes affaiblissent l'activité de l'immunité.
- Infections vénitiennes.
De plus, les femmes enceintes sont incluses dans le risque d'infection. Il faut se rappeler que l'élimination des facteurs de prédisposition de la maladie est une tactique préventive efficace.

Courant clinique
La période d'incubation précédant les manifestations symptomatiques de la maladie peut durer plusieurs mois ou moins. Chez les patients immunocompétents, le corps peut détruire l'infection au cours de cette période, mais l'élimination spontanée du pathogène ne se produit pas toujours. Une personne peut être infectée simultanément par plusieurs souches de virus. Les signes d'infection par le VPH se produisent lorsqu'ils sont exposés à des facteurs défavorables qui affaiblissent la protection immunitaire des tissus. En raison du chemin récurrent, la condition disparaît périodiquement et se forme à nouveau. Les complications oncologiques des infections peuvent se développer pendant plusieurs décennies.
Conséquences possibles de la maladie:
- Carcinome cervical - néoplasme maléfique du tissu épithélial. Ce type d'oncologie n'est associé qu'au virus du papillome humain. Avec une vaccination en temps opportun, le risque d'oncogenèse diminue.
- Carcinome à cellules végétales du trou anal. Cette complication peut se produire chez les hommes et les femmes. Les premiers symptômes du cancer de l'anus comprennent les saignements et les démangeaisons de la peau.
- Violation de la miction due à l'obstruction de l'urètre par la condition.
- Rebirth maligne des verrues dans la gorge et la cavité buccale.
Le cancer du col de l'utérus est l'une des causes les plus courantes de la mort des femmes. Étant donné que cette maladie est associée à une invasion virale, des examens réguliers sont nécessaires dans la phase du gynécologue. Les vaccins modernes protègent les femmes des types les plus oncogènes de VPH.
Diagnostic
Les gynécologues, les urologues, les vénéologues et les dermatologues sont engagés à l'examen avec la condition. Au cours du rendez-vous initial, le médecin demandera au patient les plaintes, recueille des données anamnistiques et mène une inspection des formations cutanées. Généralement, les événements du HPV sont facilement identifiés, cependant, d'autres maladies doivent être exclues. Pour cela, le spécialiste prescrira une recherche instrumentale et en laboratoire.
Les méthodes de diagnostic nécessaires:
- Examen instrumental du vagin et du col (colposcopie). Cette étude est nécessairement menée pour le dépistage du cancer du col de l'utérus. Pendant l'examen, le médecin peut détecter plus de papillomas et de zones de dysplasie épithéliale.
- Biopsie - Obtenez des matériaux tissulaires dans le domaine de la peau ou des changements muqueux. Une étude cytologique de l'échantillon vous permet d'identifier les cellules malignes.
- Réaction en chaîne de la polyimerase - Détection des particules virales du VPH dans le corps. La conduite de ce test offre au médecin la possibilité de déterminer la déformation du pathogène et la charge virale.
- Le test Dimenen est une détection de haute précision de l'ADN des souches oncogènes du virus du papillome humain. L'étude est utilisée comme dépistage fiable.
Traitement pharmacologique
Les préparations développées contre l'infection par le VPH ne peuvent pas seulement éliminer les symptômes de la maladie et prévenir les malformations tissulaires. L'élimination complète du virus par médicament est impossible. Les agents oraux et topiques sont prescrits en cas de risque élevé d'oncogenèse, d'immunodéficience et d'autres conditions défavorables. Si le virus ne se manifeste pas avec des changements externes, généralement des mesures préventives générales.
Rendez-vous possibles
- Acide salicylique pour éliminer les verrues. Il n'est pas utilisé pour élaborer la peau du visage et des parties génitales.
- Crème et onguents contenant des immunomodulants.
- Podophile - une pommade avec un effet cytostatique. L'application de la médecine à la peau affectée conduit à la destruction d'éléments pathogènes.
- Acide trichlooroxique pour la cautérisation chimique des verrues générales et génitales. Peut provoquer une section locale.
Les médicaments répertoriés ne doivent être utilisés que sous supervision médicale. Après avoir retiré les verrues, l'infection par le VPH peut se reproduire et même se propager à d'autres zones.
Traitement chirurgical
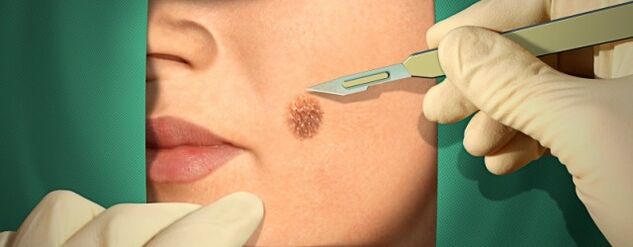
Le médecin peut proposer les méthodes chirurgicales et peu invasives du patient pour éliminer les verrues. Généralement, ces méthodes ne provoquent pas de complications, mais dans les premiers jours qui ont suivi l'intervention, des saignements de tissu peuvent se produire.
Types d'intervention:
- Excision chirurgicale ordinaire;
- Gellant avec de l'azote liquide suivi de la destruction des tissus affectés;
- coagulation électrique;
- Retrait des papillomas avec un laser.;
- En utilisant une onde radio "couteau".
Toutes les procédures sont effectuées sous anesthésie locale. Le spécialiste sélectionnera la méthode la plus sûre pour le traitement de Condil.
Prévision
L'évolution de l'infection par papillomavirus dépend de l'état immunitaire du patient et d'une souche virale spécifique. Environ 30% de la population a l'élimination spontanée de l'agent pathogène causée par l'immunité active. Symptomiquement, la maladie se manifeste souvent chez les femmes enceintes, les enfants, les personnes âgées et les patients atteints d'immunodéficience.
L'infection par le VPH est caractérisée par un cours récurrent. Les papillomes formés peuvent progressivement disparaître ou se propager à la peau voisine. Les souches oncogéniques du virus influencent le plus souvent la muqueuse du col de l'utérus et la dysplasie épithéliale qui en résulte améliore l'effet des facteurs de risque de la dégénérescence du mauvais tissu, comme le tabagisme et l'utilisation de contraceptifs oraux. La tumeur peut se former 10 à 20 ans après l'invasion du virus dans le corps.
Prévention
La méthode de prévention la plus fiable est la vaccination précoce. Le vaccin de Gardasil, contenant des protéines virales et des composants auxiliaires, est efficace contre les types de VPH 6, 11, 16 et 18. Si la vaccination est effectuée à un âge précoce jusqu'au premier contact sexuel, le risque de développement ultérieur du cancer du col de l'utérus chez une femme ne dépasse pas 1%.
Prévention supplémentaire:
- utilisation de préservatifs;
- rapports sexuels uniquement avec des partenaires de confiance;
- Dans une hygiène personnelle endettée;
- Examen gynécologique au moins une fois par an.

























